Steigende Zahlen werden überall berichtet, manche Länder installieren wieder teilweise Lockdowns oder Beschränkungen. Hier ist meine Aktualisierung meiner mittlerweile bekannten Grafik, die die Anzahl der positiv Getesteten ins Verhältnis zur Fallzahl setzt bis inkl. Kalenderwoche 43, also bis zum 28.10.2020.
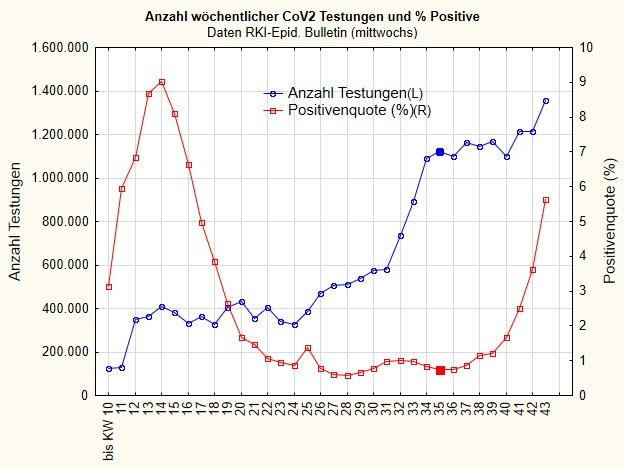
In der Tat: ein Anstieg der prozentual – im Verhältnis zur Anzahl der Tests – positiv auf Sars-CoV-2 Getesteten auf aktuell 5,6% ist festzustellen. Ist dieser Anstieg Besorgnis erregend? Wenn man vom Narrativ des Killervirus ausgeht vermutlich schon. Denn daran ist erkennbar, dass die „Maßnahmen“ – Maskentragen, Apelle zur Vorsicht – die Verbreitung von Viruspartikeln nicht verhindern können. Fatal – wenn es sich denn wirklich um ein Killervirus handeln würde.
Ich erinnere nochmals daran: ein positiv getesteter Mensch ist kein Kranker. Er hat einfach Virus-RNA mit einem hypersensiblen Test nachgewiesen bekommen, was auch immer das klinisch bedeutet. Gerade eben hat die Nachtestung von 60 positiv Getesteten in einem bayrischen Krankenhaus ergeben, dass 58 bei einer Nachtestung als negativ getestet wurden! Das wäre eine sensationelle falsch-positiv Quote von 96%. Das dürfte die Situation widerspiegeln, dass dieser PCR Test hochsensibel ist und alles Material, wirklich alles, was bei einem Abstrich ins Teströhrchen gelangt, erfasst und in die Testmaschinerie einspeist. Nicht ohne Grund hat der Erfinder des PCR Tests, der Amerikaner Kary Mullis, der dafür den Nobelpreis erhalten hatte, davor gewarnt, ihn universell als Teststrategie einzusetzen.
Hängt ein positives PCR-Test-Ergebnis auch mit Krankheit zusammen? Ich hatte das schon letztes Mal gefragt und gesagt, ich hätte dazu keine einzige Studie gefunden. Ich habe in der Zwischenzeit viele kundige Leute befragt: Es gibt definitiv keine Studien zu diesem Thema, was ich schon in sich skandalös finde, wenn der Test mit so weitreichenden Konsequenzen angewandt wird. Eine ärztliche Kollegin an einer Uni-Klinik hat bei ihrer Betriebsarztstelle gefragt: die testet zwar, aber ob die positiv Getesteten Symptome entwickeln und krank werden oder nicht, das interessiert den Betriebsarzt nicht weiter. Und das scheint allgemein so zu sein.
Wir nehmen in aus meiner Sicht fahrlässiger Weise an: Wer positiv getestet ist, ist „infiziert“, infiziert andere und wird krank. Nichts davon ist wirklich wissenschaftlich belegt. Was wir wissen ist: Wer an Symptomen einer Covid-19 Erkrankung leidet, hat eine gute Chance, ein positives Sars-CoV-2 PCR-Testergebnis zu erhalten. Aber stimmt es auch andersherum? Dass man diese Logik nicht einfach umdrehen kann, sehen wir an ein paar Beispielen. Eine Frau, die schwanger ist, der ist häufig in den ersten drei Monaten übel. Alle, denen morgens übel ist, sind schwanger? Wer abends zu viel gesoffen hat, der ist morgens müde und kaputt. Alle, die morgens müde sind und kaputt, haben am Abend zuvor zu viel gesoffen?
Ich habe mir die Frage gestellt, wie sich eigentlich die Quote der Menschen, die mit oder wegen Sars-CoV-2 Infektion hospitalisiert werden und die Quote derer, die daran verstorben sind, über die Zeit entwickelt. Denn das sind die harten Ergebnisdaten, auf die es wirklich ankommt.
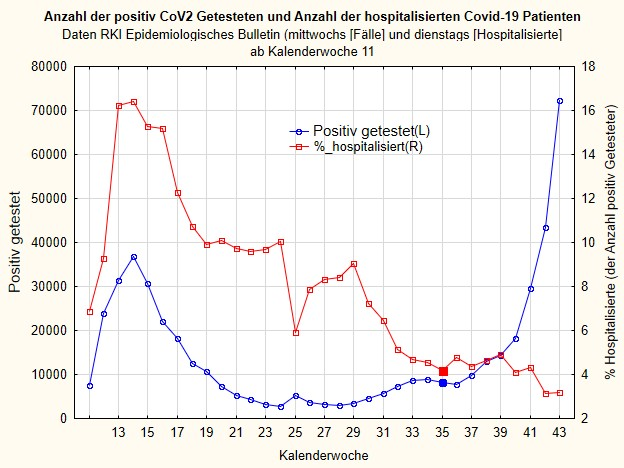
Hier sind die Daten. Zuerst, in Abbildung 2, die Anzahl der CoV2 positiv Getesteten (absolut, blau) und die Anzahl der Hospitalisierten, in Prozent der Fallzahl gerechnet (rot). Das heißt: die Anzahl der Hospitalisierten, geteilt durch die absolute Anzahl der Fälle gerechnet auf 100 Prozent, oder: wieviel Prozent der insgesamt positiv Getesteten im Krankenhaus sind. Das stimmt zwar nur annähernd, weil manche Personen mehrfach getestet werden und weil natürlich keine direkte zeitliche Beziehung besteht, aber ungefähr gibt dies Auskunft.
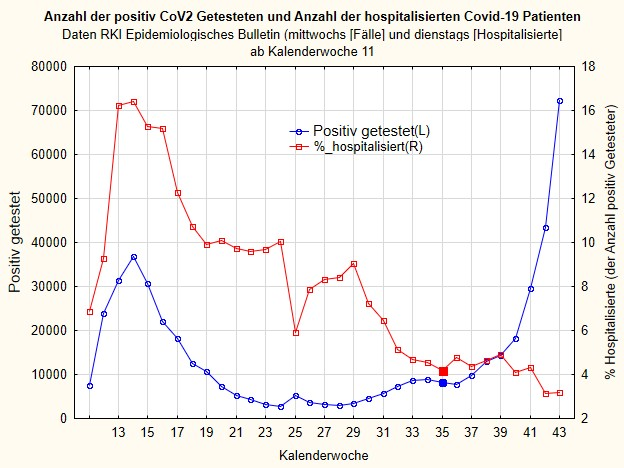
Man erkennt deutlich: obwohl die Anzahl der positiv Getesteten in den letzten Wochen rapide ansteigt (die blaue Linie) – das ist, was wir täglich in den Medien hören: „die Zahl der Coronafälle steigt exponentiell an“ – sinkt die Zahl derer, die im Krankenhaus sind, gerechnet auf die Gesamtzahl der positiv Getesteten (also die rote Linie). Das liegt natürlich daran, dass die Anzahl der Getesteten auch von der Anzahl der Tests abhängt, wie ich schon des Öfteren gesagt habe und wie wir in Abb. 1 sehen.
Außerdem ist es interessant, auch die Anzahl der Verstorbenen zu betrachten, deren Tod auf Covid-19 zurückgeführt wird. Dazu muss man in Erinnerung rufen: Alle Menschen, die sterben, und bei denen mittels PCR ein Genschnipsel von Sars-CoV-2 gefunden wird, gelten als „Corona-Tote“, egal ob sie zwischen Diagnose und Tod vielleicht sogar wieder gesund geworden sind oder nicht. Wie sinnvoll diese Definition ist, mag man durchaus in Frage stellen. Vor diesem Hintergrund hier der Verlauf der Todesfälle, die Sars-CoV-2 zugeschrieben werden in Abbildung 3, und zwar wieder als absolute Zahl (blaue Kurve, linke Achse) und als Prozent aller positiv getesteten Fälle (rote Kurve, rechte Achse), ab Kalenderwoche 11 bis KW 43.
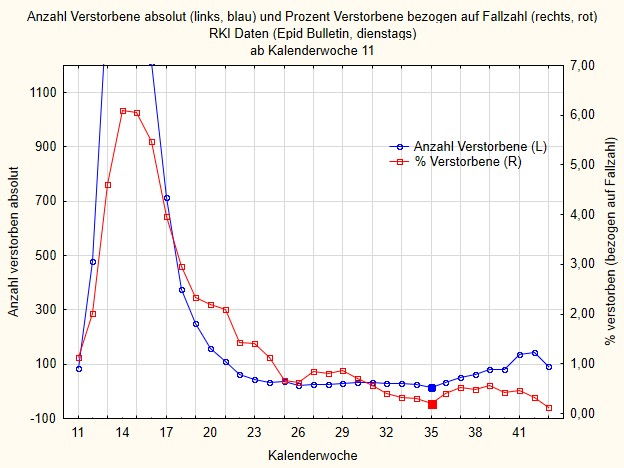
Wir sehen: Insgesamt fällt die Zahl der Verstorbenen nach einem scharfen Gipfel in den Wochen 13 bis 16, bei dem die Zahlen jeweils über 1.000 Todesfällen lagen, stark ab und ist auch in den letzten Wochen nur leicht gestiegen. (Achtung: Ich habe die Skala auf der linken Seite extra so verändert, dass vor allem der rechte Schweif der Kurve gut zu sehen ist; würde ich den ganzen Gipfel der blauen Kurve aufs Bild bringen, dann würde man rechts unten kaum noch Bewegung erkennen können.)
Der leichte Anstieg der Fallzahl scheint sich in einem leichten Anstieg der Todesfälle zu spiegeln (blaue Kurve). Allerdings ist, wenn wir die Zahl der Todesfälle zur Zahl der Fälle in Beziehung setzen und als Prozentsatz ausdrücken (rote Kurve), kein Anstieg zu erkennen. Nie war der Anteil der Verstorbenen an allen Fällen höher als 6 %; er liegt derzeit bei 0,13% (da die aktuellen Daten meistens noch etwas nachgezogen werden, weil spätere Todesfälle dazu gerechnet werden, ist das vermutlich eine Unterschätzung). Das ist die bereits bekannte Infection Fatality Rate, die Ioannidis aufgrund einer Meta-Analyse auf durchschnittlich 0,25% schätzt [1].
Es gibt also offenkundig keinen Grund, übermäßig besorgt zu sein. Die Anzahl der PCR-positiv Getesteten steigt stark an. Das ist vor allem auf die starke Ausweitung der Testungsstrategie zurückzuführen, und zu einem Teil auf einen echten Anstieg der Anzahl von Infizierten. Dies ist an einem Anstieg der prozentual positiv Getesteten, gemessen an der Anzahl der Tests auf derzeit 5.6% zu erkennen (Abbildung 1). Allerdings schlägt sich dieser leichte Anstieg nicht in einem Anstieg der Hospitalisierungen nieder, auch nicht in einem Anstieg der Todesfälle.
Ich habe in der folgenden Abbildung 4 noch einmal die Zeitverläufe der standardisierten Variablen zusammengefasst: der prozentuale Anteil der positiv Getesteten im Verhältnis zur Gesamtzahl der Tests (grün), der prozentuale Anteil der Verstorbenen an allen klinischen Fällen (rot) und der prozentuale Anteil der Hospitalisierten an allen klinischen Fällen (blau). Achtung: Da die Standardisierung jeweils eine andere ist – bei der Positivquote die Anzahl der Tests, bei den anderen Kurven die Anzahl aller klinischen Fälle – sind die Prozentzahlen nicht direkt vergleichbar, aber indirekt sind sie es schon. Wir sehen: Der prozentuale Anteil der positiv Getesteten geht in den letzten Wochen hoch (grüne Kurve). Aber weder steigt der Anteil der Hospitalisierten (blaue Kurve) an allen Fällen besonders, noch der Anteil der Todesfälle (rote Kurve).
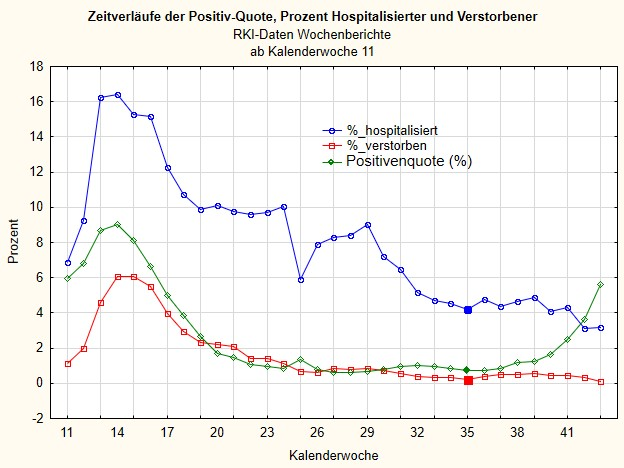
Da der Verlauf der Hospitalisierungen mindestens am Anfang den Verlauf der prozentual positiv getesteten Fälle spiegelt und der Verlauf der Todesfälle diesem ungefähr zwei bis drei Wochen hinterherhinkt, müsste sich eigentlich die Zahl der Hospitalisierungen und der Todesfälle diesem Trend mittlerweile angepasst haben, wenn die Sars-CoV-2 positiv Testungen einen direkten Zusammenhang mit den klinischen Fällen hätten. Das haben sie offenkundig nicht. Wir werden noch ein bis zwei Wochen abwarten müssen, um es deutlich zu sehen. Aber wir sehen im Moment nicht, dass sich die steigende Zahl von PCR-positiv Getesteten in klinisch relevanten Fällen oder gar Todesfällen niederschlägt. Das halte ich für eine sehr gute Nachricht.
Woran das wohl liegt? Vermutlich daran, dass mittlerweile eher jüngere und damit robustere Menschen positiv getestet werden, die in der Mehrheit nicht klinisch krank sind und es wohl auch nicht werden. Man fragt sich, warum diese eigentlich sehr gute Nachricht nicht weiter verbreitet wird.
Auch Prof. Kuhbandner geht in einem aktuellen Artikel ausführlich auf die Thematik ein, dass die Zahlen kein kritisches Szenario hergeben, wie es von der Politik dargestellt wird – und daher auch die getroffenen Maßnahmen in dieser Ausgestaltung nicht gerechtfertigt sind.
Kreuzimmunität bestätigt
Die schon öfter vermutete Kreuzimmunität wurde jetzt mehrfach bestätigt, u.a. sogar von einer Arbeitsgruppe der Charité, die bei klinisch gesunden Blutspendern bei 34% Immunreaktion der T-Zellen auf das Spike-Protein von Sars-CoV-2 fanden [2]. Insgesamt wurde in mehreren Studien bei bis zu 50% der Blutproben älteren Datums Immunität gegen Sars-CoV-2 nachgewiesen. Eine neue Studie bestätigt experimentell, dass alte Blutproben aus den Jahren 2015 bis 2017, als höchstwahrscheinlich noch kein Sars-CoV-2 unterwegs war, Immunreaktionen gegen dieses neue Corona-Virus zeigten [3].
Die Autoren untersuchten bei diesen alten Blutproben von Gesunden und daraus isolierten Immunzellen insgesamt 142 mögliche Andockstellen für Immunzellen am Virus und fanden bei 88 Blutproben, dass in jeder Probe mindestens eine Andockstelle des Sars-CoV-2, im Median 6.5 solcher Stellen, eine Immunreaktion auslösten. Das liegt daran, dass fast alle Menschen Immunität gegen die ganz normalen Corona-Viren haben, die Schnupfen und Erkältung auslösen können. Und offenbar sind diese Immunzellen in sehr vielen Fällen kreuzreaktiv. Das heißt: Sie reagieren auch auf andere Typen von Corona-Viren, wie etwa das neue Sars-CoV-2. Diese neue Studie in Science belegt das experimentell sehr sorgfältig.
Die sog. „Herdenimmunität“, also der Prozentsatz einer Bevölkerung, der immun sein muss, damit sich eine Infektion nicht ausbreiten kann, ist umgekehrt mit der Reproduktionszahl des Virus verbunden. Die Reproduktionszahl sagt, wie viele Menschen ein Infizierter ansteckt. Sie wurde in verschiedenen Studien bei Sars-CoV-2 auf 2 bis 3 geschätzt. Die Beziehung sieht so aus: Prozentsatz der Menschen, die immun sein müssen = 1 – (1/R).
Ist R = 2, steckt also ein Infizierter im Durchschnitt 2 Leute an, dann ist die Schwelle für Herdenimmunität 50% der Bevölkerung, die immun sein müssen (1 – 1/2= 0,5). Ist R = 3, dann ist der Wert entsprechend höher und liegt bei 66%. Bei einem Wert von R = 1,17 wie derzeit geschätzt ist die Schwelle 15% [4]. Das heißt: Bei einem R von 2 genügt es, wenn etwa die Hälfte der Bevölkerung gegen das Virus immun ist, etwa weil es bereits spezifische T-Zell-Reaktionen gegen andere Corona-Viren aufweist, die auch gegen dieses Sars-CoV-2 wirken, oder weil sie durch gute unspezifische Immunität, deren Spuren man kaum nachweisen kann, geschützt ist. Diese Zahl von 50% Kreuzimmunität ist mittlerweile durch verschiedene Studien durchaus empirisch belegt, und selbst wenn die Zahl niedriger wäre, wie die 34% der Charité-Studie, kann der Rest durch unspezifische Immunität ergänzt werden.
Das bedeutet: Wir werden vermutlich keine drastischen Anstiege von klinisch relevanten Fällen sehen. Vielleicht sehen wir einen Anstieg positiv Getesteter. Aber das sind keine Kranken. Das sind auch nicht unbedingt Infektiöse. Das sind möglicherweise Leute, die nie irgendwelche Symptome ausbilden werden. Für die ganze Aufregung gibt es also eigentlich keine guten Gründe. Die derzeitigen Schwellenwerte von 50 positiv Getesteten auf 100.000 Menschen sind völlig willkürlich und wären nur dann sinnvoll, wenn wir es mit klinisch relevanten Infektionen, also richtig Kranken und Infektiösen, zu tun hätten. Wir haben es aber lediglich mit PCR-Positiven zu tun, bei denen niemand weiß, ob sie krank werden oder nicht. Das hat übrigens mittlerweile ein mutiger Amtsarzt auch öffentlich kund getan.
Kritische Fragen gibt es mittlerweile auch von der wissenschaftlichen Gemeinschaft immer mehr. In einem Brief an Nature Medicine fragten jüngst zwei Professoren: Wie sinnvoll ist diese monokausale Betrachtungsweise? Müssten wir nicht vielmehr systemisch denken, also mehrere Perspektiven vereinen und nicht nur wie gebannt auf das Virus blicken? [5]
In der Tat, wir vernachlässigen alles andere: Eine Blitzsuche auf dem medizinischen Preprint-Server MedRxiv mit den Stichwörtern „Covid-19“ und „negative psychological consequences“ brachte über 600 Studien zum Vorschein. Sie sind alle noch nicht publiziert, aber durchgeführt, und es werden täglich mehr: Panikattacken nehmen zu, Depressionen, Selbstmorde. Alles, weil wir mit einem Tunnelblick ohne Gleichen in nur eine Richtung blicken.
Ich glaube nicht, dass die politisch Verantwortlichen in 3 Jahren noch aufrecht in den Spiegel blicken können, wenn sie diese Politik nicht bald ändern. Aber vielleicht sind bis dahin alle Spiegel von Gesetzes wegen blind, damit sie keine Coronaviren zurückstrahlen können? Das ist übrigens nicht meine Einzelmeinung: Fast alle Ärzteverbände wehren sich gegen die derzeitige Politik der Bundesregierung.
Maskenhysterie und das Nocebo unserer Zeit
Daher ist auch die allgemeine Maskenhysterie, mit denen unsere Kinder überall in der Schule und wir alle an vielen Orten konfrontiert sind, nicht zu rechtfertigen, wie Prof. Kuhbandner soeben gezeigt hat. Ganz abgesehen von der Tatsache, dass es kaum irgendeinen haltbaren Beleg für die Wirksamkeit solcher Masken gibt. Der Cochrane-Review, der die Wirksamkeit von Masken bei Grippeviren untersucht hat, die in Größe und Art dem Sars-CoV-2 sehr nahe kommen, kommt zum Ergebnis, dass Masken wirkungslos sind, und zwar alle Typen [6].
Allenfalls im medizinischen Kontext könnten sie nützlich sein, aber nicht einmal da ist ihre Wirkung wissenschaftlich belegt. Das hat unlängst auch die Hygienikerin Frau Prof. Kappstein angemerkt [7] und auch davor gewarnt, dass falsch gehandhabte und zu lange getragene Masken (und das dürfte die Mehrheit sein) mehr Schaden anrichten als sie verhindern. Es fällt auf, dass in den Ländern, in denen Maskentragen sogar im Freien obligatorisch war und teilweise wieder ist, wie in Spanien oder Belgien, die Zahl der klinischen Fälle und Todesfälle nicht niedriger, sondern höher ist.
Warum also ist die Exekutive so panisch drauf versessen? Es ist jedenfalls ein fabelhaftes Nocebo, um die ganze Welt an die Gefahr, die vom vermeintlichen Killervirus ausgeht, immer wieder zu erinnern und das Narrativ zu verfestigen. Die Maske erzeugt Panik. Sie dehumanisiert und entindividualisiert. Sie verbirgt einen der wichtigsten menschlichen non-verbalen Kommunikationskanäle, das Lächeln, das gleichzeitig auch ein wichtiges angstlösendes, entspannendes und Kontakt erzeugendes Moment ist. Nach allem, was ich bis jetzt an Daten und wissenschaftlicher Literatur gesehen und analysiert habe, halte ich dieses Ritual weder für wissenschaftlich belegt, noch für sinnvoll, noch entsprechende Verordnungen für rechtssicher. Aber das sollen die Gerichte klären. Ich bin gespannt.
Quellen
- Ioannidis J. The infection fatality rate of COVID-19 inferred from seroprevalence data. medRxiv. 2020:2020.05.13.20101253. doi: 10.1101/2020.05.13.20101253.
- Braun J, Loyal L, Frentsch M, Wendisch D, Georg P, Kurth F, et al. Presence of SARS-CoV-2 reactive T cells in COVID-19 patients and healthy donors. medRxiv. 2020:2020.04.17.20061440. doi: 10.1101/2020.04.17.20061440.
- Mateus J, Grifoni A, Tarke A, Sidney J, Ramirez SI, Dan JM, et al. Selective and cross-reactive SARS-CoV-2 T cell epitopes in unexposed humans. Science. 2020;370(6512):89-94. doi: 10.1126/science.abd3871.
- Omer SB, Yildirim I, Forman HP. Herd Immunity and Implications for SARS-CoV-2 Control. JAMA. 2020. doi: 10.1001/jama.2020.20892.
- Ottersen OP, Engebretsen E. COVID-19 puts the Sustainable Development Goals center stage. Nature Medicine. 2020. doi: 10.1038/s41591-020-1094-y.
- Jefferson T, Jones M, Al Ansari LA, Bawazeer G, Beller E, Clark J, et al. Physical interventions to interrupt or reduce the spread of respiratory viruses. Part 1 – Face masks, eye protection and person distancing: systematic review and meta-analysis. medRxiv. 2020:2020.03.30.20047217. doi: 10.1101/2020.03.30.20047217.
- Kappstein I. Mund-Nasen-Schutz in der Öffentlichkeit: Keine Hinweise für eine Wirksamkeit. Krankenhaushygiene up2date. 2020;15(03):279-97. doi: 10.1055/a-1174-6591.